近日,徐奶奶因为大便发黑,乏力、贫血到苏州大学附属独墅湖医院消化内科就诊。医生建议她做胃镜检查,后发现胃上有一个1.5*1.5cm的隆起性病灶,结合活检病理结果考虑是早期胃癌。
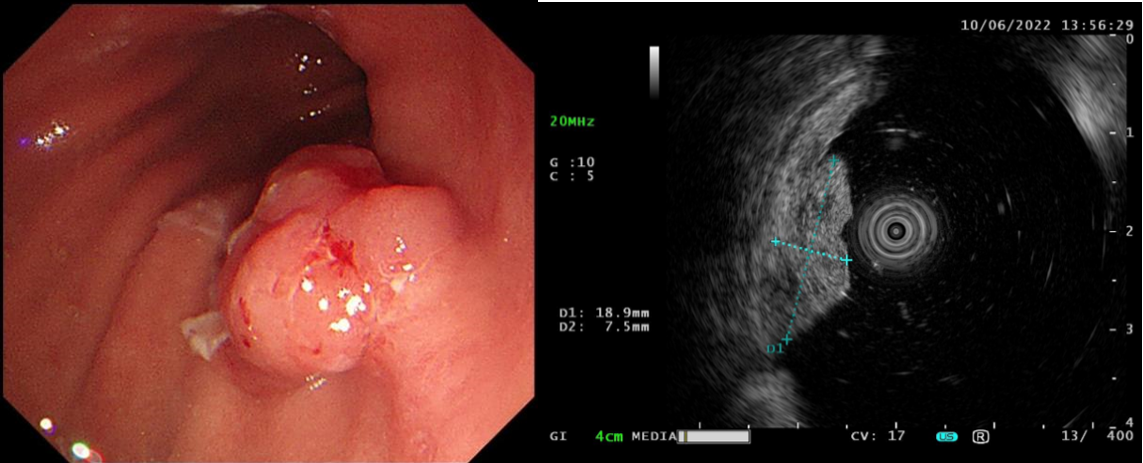
以蒋彩凤主任带队的独墅湖内镜治疗团队充分评估了患者的病情,排除心肺禁忌后很快给徐奶奶安排了手术,通过胃镜进入患者胃内,找到病灶并标记,使用特殊的电刀将病灶完整切除,再用夹子封闭创面。术后病理显示:肠型腺瘤伴中-重异型增生,水平切缘和基底切缘阴性。提示病灶已被完整切除。
术后2天,徐奶奶已经可以进食,不到一周就出院恢复正常生活了。徐奶奶表示非常感谢住院期间医生和护士对她的悉心照顾,现在感觉恢复良好,胃口倍儿棒,腿脚也有劲儿了。
内镜黏膜下剥离术(ESD)是在内镜下黏膜切除术(EMR)基础上发展而来的技术, 该治疗方式主要针对早期消化道癌和癌前病变。通过内镜黏膜下剥离术可完整地切除病变,达到根治消化道肿瘤的效果。
哪些病人适合做ESD?
1、早期消化道癌症:根据医生经验结合染色内镜、放大内镜和超声内镜等其他检查方法,确定肿瘤局限在粘膜层和没有淋巴转移的黏膜下层,胃镜下ESD切除肿瘤可以达到外科手术同样的治疗效果。
2、消化道巨大平坦息肉:小于2厘米的息肉一般采用EMR方法切除,超过2厘米的息肉,尤其是平坦息肉推荐ESD治疗,一次完整地切除病变。
3、消化道粘膜下肿瘤:超声内镜检查发现的脂肪瘤、间质瘤和类癌等,如来源于黏膜肌层和黏膜下层,通过ESD可以完整剥离病变;对于来源于固有肌层的肿瘤, ESD手术也可以实现根治切除,如果有的病灶较大,需要腹腔镜配合治疗(双镜治疗)。
内镜粘膜下剥离术的安全性如何?
与其他内镜下治疗一样,内镜黏膜下剥离术也有一定的风险;主要并发症为出血、穿孔,发生率约5%-8%。对于术中出血,可在内镜下电凝或使用钛夹等方法控制,术前、术后应用止血药可有效预防术中及术后出血的发生;并发穿孔的几率极低,一般1-2%,小的穿孔术中及时发现,可通过钛夹缝合、术后胃肠减压、禁食、防治感染等综合方法治愈,一般不需要外科手术。
