多学科诊疗模式(MDT),是现代化国际医疗领域广为推崇的领先诊疗模式。通过多学科合作,从“患者追着医生跑”转变为“专家围着患者转”,各个学科之间共同讨论、相互学习,让诊断更精确、更高效。同时,医疗团队还能为患者制定个体化的诊疗方案,提供更合适的治疗方式。每位患者能够同时接受4-5位专家的会诊,并获得科学合理的后续治疗方案,患者和家属都对这一诊疗模式连连称赞。
脑胶质瘤是最常见的中枢神经系统恶性肿瘤,我国胶质瘤年发病率为(3-6.4)/10万,其中胶质母细胞瘤恶性程度最高。近年来,随着多模态三维影像融合与神经导航、神经电生理监测与唤醒手术、术中实时成像等技术的成熟,以手术为主的治疗手段不断发展;目前,《胶质瘤术后指南》所推荐的同步放化疗方案及TMZ 序贯化化疗为辅的治疗方案是脑胶质瘤的标准治疗方案。但是胶质瘤预后仍较差,高级别的胶质瘤5年内复发概率超过80%。而且,胶质瘤的治疗涉及手术、病理诊断、放疗、化疗等多个学科。近年来,国内外学者做了大量胶质瘤治疗效果的临床研究,其中,运用多学科综合治疗是能进一步提高疗效和患者生命质量的有效方法。
苏州市独墅湖医院(苏州大学附属独墅湖医院)胶质瘤MDT由神经外科黄煜伦主任领衔,放疗科周菊英主任、病理科干文娟主任,放射科张妤副主任,神经内科郝永岗副主任,肿瘤科梁容瑞副主任长期参与。希望通过多学科联合诊疗模式,让学科合作趋于完美,使肿瘤诊治更加科学和规范。根据《肿瘤规范化诊疗指南》及患者的疾病分期、病理类型和机体状况给患者制定合理的诊疗方案和最优化的治疗流程,提高患者治愈率和生存质量,为病人带来更佳的治疗效果,从诊疗上改善患者的就医体验。
(独墅湖医院脑胶质瘤多学科门诊组成,图片来源于网络)
苏州市独墅湖医院(苏州大学附属独墅湖院)胶质瘤多学科门诊开诊已一月有余,已为20余名患者提供个性化的诊疗方案,相信通过多学科诊疗模式,脑胶质瘤患者将会得到更好的治疗。
(脑胶质瘤MDT专家正在多学科诊室为患者进行诊疗)
典型病例一:
患者甲,因“癫痫大发作1次”于2018年10月6日入住上海某医院,同年10月23日在上海行手术切除治疗,术后病理为少突胶质细胞瘤(WHO III级)。术后进行规范化治疗,今年6月因右侧肢体肌力下降,复查MRI提示肿瘤复发或放射性坏死可能(下图A、B)。今年6月17日,在我院行右侧额叶异常信号切除,术后病理提示肿瘤坏死可能,患者为求下一步诊疗方案,在我院MDT门诊就诊。经胶质瘤MDT团队联合诊疗后诊断考虑为放射性坏死,予以贝伐单抗200mg q3w进行治疗,同时进行康复功能锻炼,今年9月复查MRI提示异常信号缩小(图1C,D),患者右侧肢体肌力恢复至IV-级,可在辅助物帮助下进行站立,目前治疗仍在持续中。
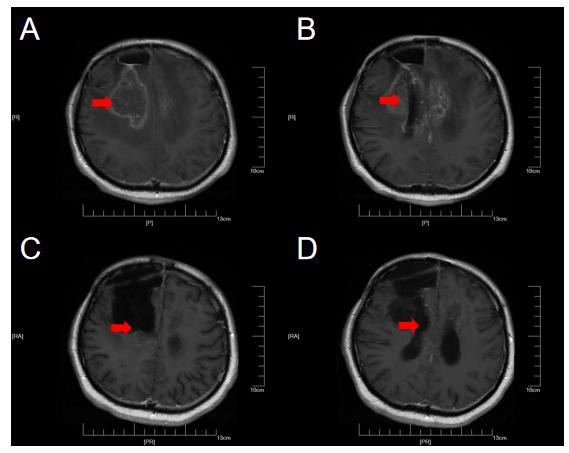
【图1.典型病例一:2021-09复查MRI(C,D)提示异常信号较前(A,B)明显缩小】
典型病例二:
患者乙,2019年2月诊断为胶质母细胞瘤复发,WHO IV级,多家医院拒绝为其手术,7月远赴德国治疗。一年后,多肿瘤再次复发。于今年6月在外院行脑肿瘤切除术,术后病理提示复发胶质母细胞瘤,患者为求进一步诊治来我院就诊。经过我院胶质瘤多学科专家会诊后考虑患者为胶质母细胞瘤晚期,结合患者一般情况,放射治疗条件不允许,遂建议患者予以CAR-T细胞回输,回输后患者症状明显改善,目前在我院持续治疗中。
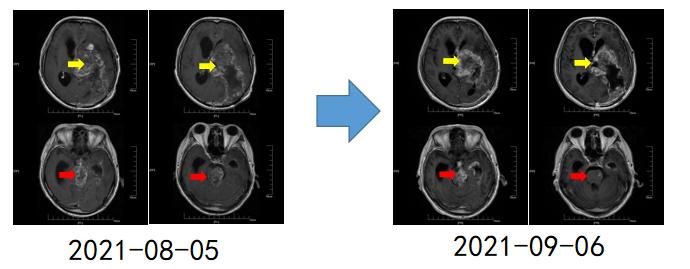
【图2.典型病例二:患者在MDT门诊就诊后,接受CAR T细胞回输治疗,治疗后肿瘤较前缩小】
脑胶质瘤MDT门诊的优势?
依托多学科优势,联合影像科、放疗科、病理科等各科顶级专家,根据患者影像学表现,结合患者病史和临床症状,进行综合评估,为初发以及复发脑胶质瘤患者制定最佳的、个体化、连续性治疗方案,以实现早期发现、准确诊断、及时处理和正确治疗的目的,减少不必要的检查和避免过度治疗造成的医源性伤害及医疗资源的浪费。提供脑胶质瘤合理化治疗手段:包括手术、放疗、化疗、靶向治疗以及免疫治疗等,以达到治疗胶质瘤的目的。
开诊时间:每周三下午 15:30
诊室地点:门诊四楼高级诊疗区MDT门诊
诊疗范围:胶质瘤及相关疾病的诊断、手术治疗、同步放化疗、联合化疗、免疫治疗以及靶向治疗等
预约方式:患者需提前一天进行预约,电话0512-65955046或当天下午人工窗口挂号。
患者需准备资料:患者既往手术或者影像学资料,病理资料和基因分析报告,以及治疗经过。
