近日,苏州大学附属第四医院上演了一场与时间赛跑的生命救援,成功救治一名危重孕产妇,展现了快速反应与团队协作力量。一名孕29周的准妈妈在家中突发脑出血,陷入深度昏迷,生命垂危。医院迅速启动危重孕产妇救治绿色通道,妇产科、急诊ICU、神经外科、麻醉科、手术室及苏大附儿院新生儿科等多学科团队紧密协作,历经数小时紧张手术和后续精心治疗,最终成功挽救了孕妇和胎儿的生命。术后18天,产妇恢复良好,转至康复科进行肢体力量训练,极低体重儿宝宝也在苏大附儿院新生儿科的全力救治下转危为安。
突发危急:孕妇家中昏迷,绿色通道急速开启
时间回到三周前,一阵急促的救护车警报声拉开了苏大附四院的一场生命的竞速。患者女性,36岁,妊娠29周,突发意识丧失,可疑颅内出血。急诊预检台接到通知后,立刻启动危重孕产妇救治预案。患者到院时已深度昏迷,双侧瞳孔对光反射迟钝,生命体征极不稳定。


郭强教授迅速召集妇产科、神经外科、麻醉科、手术室等进行现场抢救,逐一对疾病原因进行排查并制定诊疗方案,及落实抢救科室及救治流程。妇产科张跃明主任迅速评估母婴情况:胎儿孕周大于28周,胎心可,孕妇有颅内出血情况,需全力救治孕妇及胎儿,启动多学科危重孕产妇救治预案和苏大附儿院新生儿科联合救治预案。一场与死神的赛跑就此开始。
多学科协作:快速反应团队打造生命奇迹
医院启动多学科快速反应团队(MDT),各科室专家迅速集结。产科姜飞洲团队对孕妇整体情况进行评估与监测,同时紧急进行术前准备,力求在保住母亲生命的前提下,最大限度保障胎儿安全。神经外科黄煜伦主任团队快速阅片,初步诊断“颅内畸形血管破裂出血”,需要立即行开颅血肿清除及缓解颅内压力。这是手术的关键,直接决定孕妇能否存活。麻醉科李健主任团队为患者提供深度麻醉以进行开颅手术,同时,为兼顾麻醉药物对胎儿的影响,为患者制定了精细的麻醉方案,全程严密监测母婴生命体征。苏大附儿院新生儿科进驻手术室待命,联合我院儿科李琦主治医师,随时准备抢救即将剖宫产娩出的极低体重儿。我院手术室充分协调资源,精准对接流程,准备好同时进行开颅手术和剖宫产手术所需的一切器械和设备。多个团队携手随时准备抢救即将剖宫产娩出的极低体重儿。
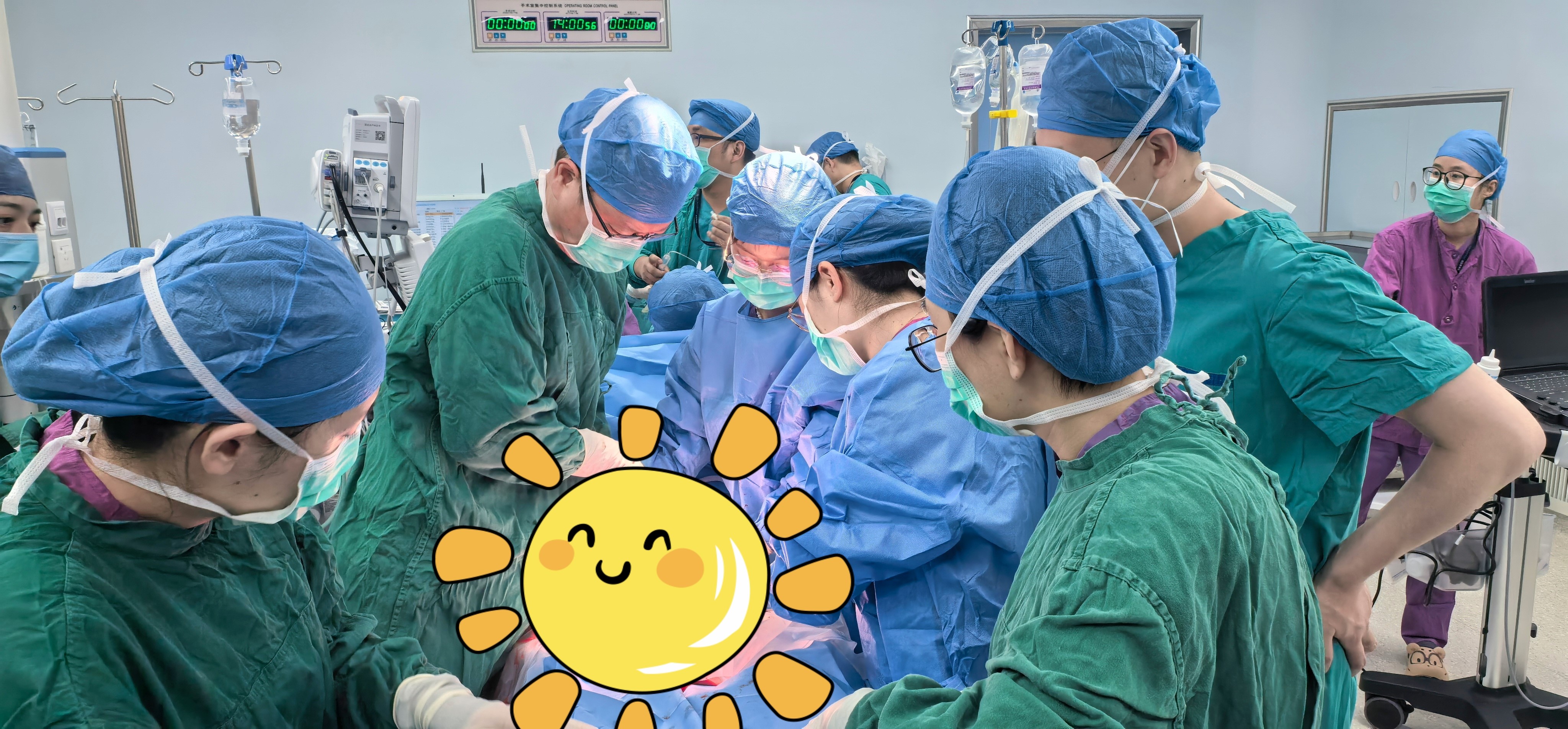

征得家属同意后,患者被推入复合手术室实施手术。手术台上,专家们争分夺秒,术前胎儿心率一过性下降,在麻醉科的协助下,妇产科团队张跃明主任与蒲丽、陈丽副主任医师快速进行子宫下段剖宫产术,将DDI(从决定剖宫产手术到胎儿娩出时间)缩短到10分钟内。剖宫产术结束后,神经外科黄煜伦主任团队即刻进行开颅手术,清除血肿、夹闭破裂血管、放置引流管。整个过程中,各科室通力协作,精准调控着患者的生命体征和内环境稳定。
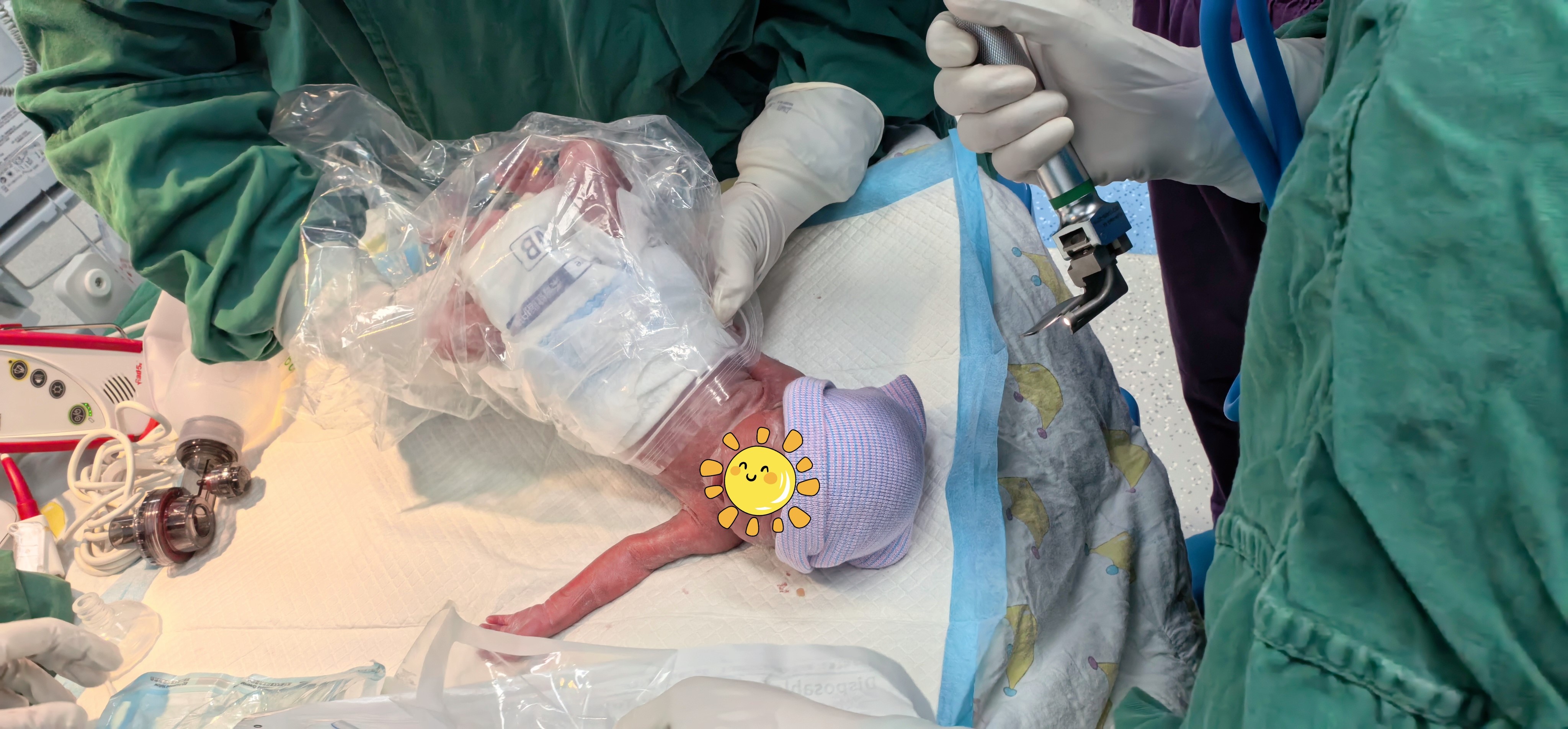
一声微弱但有力的啼哭响起!一个体重仅2.8斤的女宝宝顺利娩出。苏大附儿院新生儿科团队立刻接手,进行保暖、气管插管、呼吸支持等一系列抢救措施后,将宝宝安全转入苏大附儿院新生儿重症监护室(NICU)进行后续治疗。同时,新生儿母亲的手术也顺利完成,转入急诊ICU进行高级生命支持。
术后康复:母子双双转危为安
在急诊ICU的日子里,患者经历了脑水肿、感染、营养支持等多重关卡。急诊郭强教授团队24小时不间断监护,运用呼吸机支持、亚低温治疗、精准的液体管理及抗感染治疗等手段,为患者生命保驾护航。妇产科团队每日查房,关注其产后恢复情况。

在多个科室的共同努力下,患者意识水平开始逐渐恢复,能够完成部分指令性动作。目前,患者正在接受进一步的康复治疗。而早产的小宝宝也在苏大附儿院NICU闯过了呼吸关、营养关、感染关,生命体征逐渐平稳,体重开始稳步增长。
这场抢救的成功,充分体现了我院危重孕产妇救治的强大综合实力。尤其是快速反应机制和多学科协作(MDT)模式在整个救治过程中发挥了决定性作用。从急诊识别到手术室无缝衔接,再到ICU的精细化管理,每一个环节都至关重要。医院将继续优化救治流程,为保障母婴安全构筑最坚实的防线。
