56岁的王女士因“右上肺结节”于外院接受胸腔镜下右上肺楔形切除术,术后病理确诊微浸润腺癌。本以为治疗之路迎来阶段性胜利,却不料术后3月,一次剧烈咳嗽成为新困扰的开端——反复气胸接踵而至。复查显示右侧气胸,肺压缩约50%,再次置管引流后,间断漏气导致胸管无法拔除,带管出院成为无奈选择。出院后一段时间后,伴随着胸管滑脱、大量气胸伴皮下气肿,肺组织压缩达80%,保守治疗失效,胸腔镜修补术后漏气反而加重。辗转求医间,呼吸的“漏洞”成为困扰王女士的心头大患,怀揣一丝希望,患者来到苏大附四院呼吸科寻求帮助。
初次见到王女士,她带着双腔闭式引流瓶,漏气明显,稍活动即感胸闷气喘,严重时气体从置管口溢出,局部甚至还有化脓性改变。在充分了解王女士情况后,蒋军红主任和曾大雄主任组织多学科会诊,专家们对王女士的病情进行了详细的评估,迅速为患者制定出了一套检查和治疗方案。
首次检查中,团队运用Chartis测压技术,对右上叶、右中间支气管进行测压,判断漏气位于右上叶。再对右上叶后段、前段、尖段测压后,见右上叶尖段漏气,随着负压加大,吸气压曲线明显,反复测试多次见右上叶尖段漏气减少明显,考虑持续漏气的部位是右上叶尖段。同时,于右上叶尖段予球囊扩张导管进一步堵塞,胸腔负压引流瓶未见明显气泡漏出,进一步证实右上叶尖段漏气。Chartis测压技术如同给气道做“精准导航”,成功定位右上叶尖段为漏气部位。这一关键发现,为后续治疗奠定基础,明确了“补漏”的目标靶区。
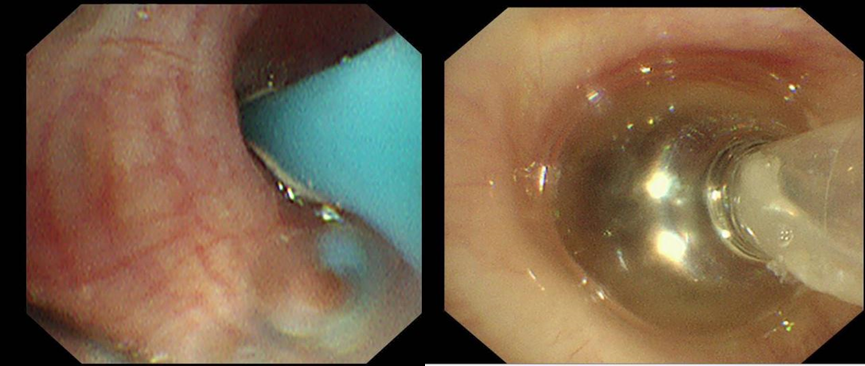
基于首次检查结果,医疗团队针对目标靶区精准实施支气管镜治疗。通过冷冻技术处理瘘口局部组织,促进组织修复反应,同时填塞可吸收明胶海绵。明胶海绵迅速填充瘘口,物理阻断气体泄漏,手术过程中患者未见明显漏气。然而,一周后患者再次出现漏气症状,提示单纯冷冻与明胶海绵填塞未能彻底解决问题,治疗需进一步升级。
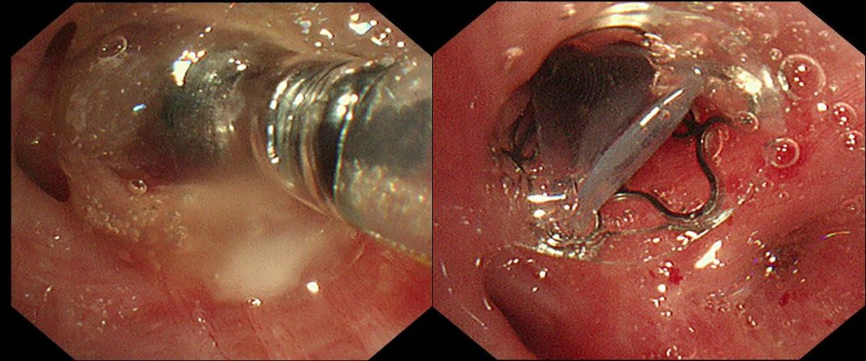
面对再次漏气,医疗团队果断进行再一次支气管镜介入。先置入可吸收明胶海绵,进行初步封堵,为后续操作创造更好条件。随后,精准释放EBV活瓣(EBV-TS-4.0),活瓣如同“智能阀门”,吸气时开放保证通气,呼气时关闭阻断气体漏入胸膜腔。术后膨肺并负压吸引,观察一分钟,引流瓶未见气泡溢出。三次支气管镜介入,阶梯式推进治疗,最终实现对支气管胸膜瘘的“精准打击”。
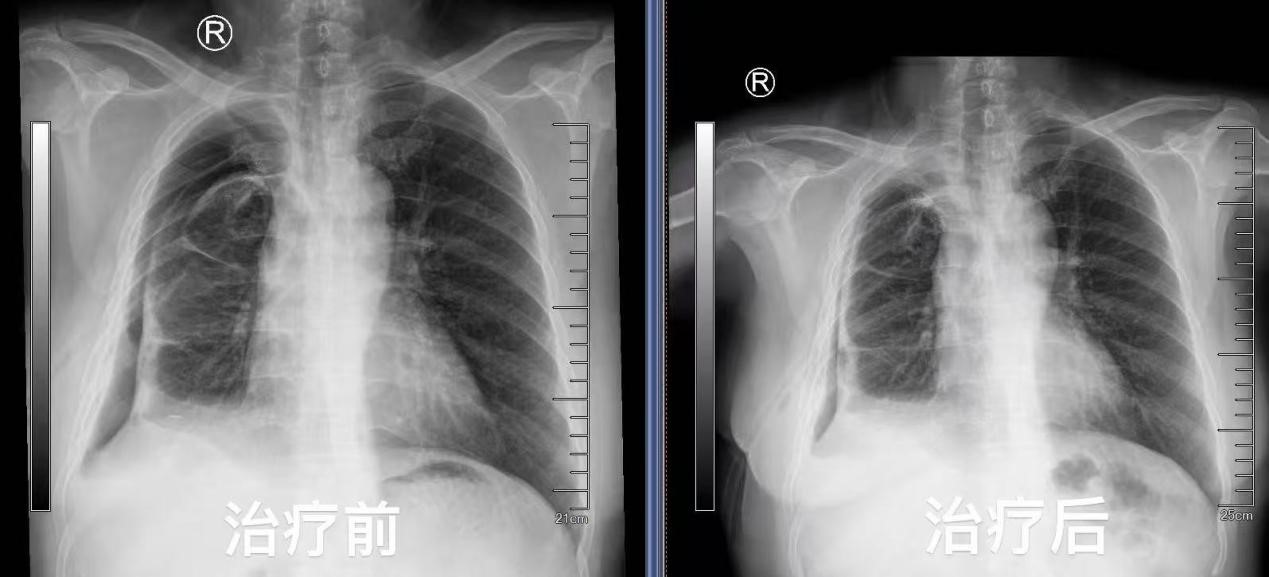
出院前复查气管镜于右上叶尖段见活瓣开口,局部予充分灌洗后未见气泡溢出,复查胸片提示右侧气胸较前明显吸收好转,困扰患者许久的胸腔闭式引流瓶终于得以拔除,王女士彻底告别了支气管胸膜瘘带来的阴霾。曾经,沉重的胸腔闭式引流瓶如影随形,严重限制了她的行动,如今,她终于能够轻松自在地行走。所使用的支气管内活瓣治疗也已纳入苏州医保,减轻了她的经济负担。出院之际,王女士难掩内心的感激流下了泪水,她紧紧握着蒋军红主任的手,言辞恳切地说到:“在患病的这段艰难日子里,是你们精湛的医术和无微不至的关怀,给了我重新生活的希望。每一次治疗,我都能感受到整个医疗团队的全力以赴。从病情诊断,到治疗方案的制定与实施,每一个环节都严谨细致,感谢蒋主任及各位医护人员。”
蒋军红主任指出,支气管胸膜瘘的治疗一直是临床难点与痛点,严重影响患者的生活质量。本例患者三次支气管镜介入,体现了精准医疗与阶梯治疗理念。首次Chartis测压定位,让治疗有的放矢;第二次冷冻联合明胶海绵,是对瘘口修复的初步探索;第三次活瓣置入,则是针对复杂瘘口的终极解决方案。明胶海绵的可吸收性与活瓣的单向封堵功能互补,既处理当下漏气,又实现长效管理,是呼吸介入技术系统性应用的典范,避免了开胸手术的创伤。气管活瓣置入联合明胶海绵技术,正以微创、精准的优势,成为呼吸介入治疗的重要“武器”,为更多支气管胸膜瘘患者托起治愈的希望,让呼吸重新回归顺畅与自由。
此次顺利治疗,不仅让患者重获新生,更是苏大附四院呼吸与危重症医学科在支气管胸膜瘘治疗领域专业实力与技术先进性的有力见证。未来,苏大附四院呼吸与危重症医学科会继续秉持创新进取的精神,不断探索前沿医疗技术,深化多学科协作模式,为更多患者提供精准、高效的治疗方案。
